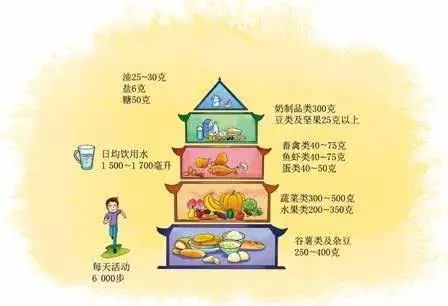
很多人以为“少喝点酒没关系”,其实对糖尿病患者来说,酒精可能悄悄搅乱血糖平衡。
糖尿病患者能不能喝酒?这个问题在门诊里被问过太多次。有人觉得“偶尔小酌无妨”,也有人听说“红酒能降糖”就放心开喝。

但实际情况远比想象复杂。酒精对血糖的影响因人而异,既可能引起低血糖,也可能干扰药物代谢,甚至掩盖低血糖症状,让人在不知不觉中陷入危险。
临床上观察到,不少糖尿病患者在聚会饮酒后出现头晕、心慌、出冷汗,误以为是“喝多了”,其实是低血糖发作被酒精掩盖了。
因为酒精会抑制肝脏释放葡萄糖的能力,尤其在空腹或使用胰岛素、磺脲类药物的情况下,这种风险更高。
更麻烦的是,醉酒和低血糖的症状非常相似——都可能表现为意识模糊、言语不清、走路不稳,旁人很难分辨,容易延误处理时机。
有位中年男士曾在一次家庭聚餐后昏睡不醒,家人以为他只是喝高了,直到第二天早上才发现他血糖只有2.1mmol/L。
送医后才得知,他前一天晚上空腹喝了半斤白酒,又没吃主食,加上正在服用降糖药,多重因素叠加导致严重低血糖。空腹饮酒对糖友来说风险极高,这一点常被忽视。
并不是说糖尿病患者就完全不能碰酒。如果血糖控制稳定、没有严重并发症,在医生指导下适量饮酒是可以考虑的。
但“适量”有严格标准:男性每日酒精摄入不超过25克(约等于啤酒750毫升、葡萄酒250毫升或白酒50毫升),女性则减半。而且必须避免烈性酒,优先选择低度、低糖的酒类,比如干型葡萄酒。
喝酒时一定要搭配食物,尤其是含碳水化合物的主食。一边吃一边喝,能让血糖波动更平稳。千万别把酒当水喝,更别用酒代替正餐。

曾有患者为了“控糖”晚饭只喝两杯黄酒,结果半夜被低血糖惊醒,浑身发抖、冷汗直流。这种“以酒代饭”的做法极其危险。
服药期间饮酒需格外谨慎。某些降糖药与酒精相互作用,可能引发面部潮红、恶心、心悸等“双硫仑样反应”,虽然不常见,但一旦发生很吓人。
即便没有明显不适,酒精也可能影响药物代谢速度,让药效变得不可预测。服药当天最好滴酒不沾,这是很多糖友容易忽略的安全红线。

还有一个常被低估的问题是:酒里的“隐形糖”。很多人以为只有甜酒才含糖,其实很多果味啤酒、预调鸡尾酒、米酒、黄酒的含糖量相当高。
一瓶果味啤酒的糖分可能相当于一碗米饭,喝下去血糖自然飙升。建议糖友在选酒前先看配料表和营养成分,尽量避开添加糖、果汁、蜂蜜等成分的产品。
长期来看,频繁饮酒还可能加重胰岛素抵抗。虽然少量酒精在某些研究中显示可能改善胰岛素敏感性,但这种效应非常微弱,且被酒精本身的代谢负担所抵消。
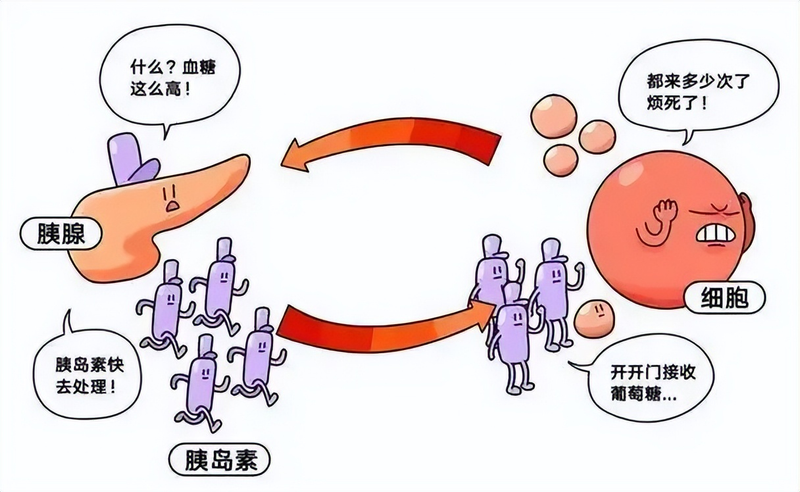
尤其对于超重或脂肪肝的糖尿病患者,酒精会进一步增加肝脏负担,不利于整体代谢健康。偶尔解馋可以,当成习惯就得不偿失了。
个体差异决定了每个人对酒精的耐受不同。有人喝一小杯就脸红心跳,有人喝半瓶也没事,但这不代表后者更“安全”。
血糖反应、肝功能、用药情况、饮食结构都会影响最终结果。切勿盲目模仿他人饮酒方式,更不要听信“喝酒能治糖尿病”这类谣言。目前没有任何权威研究支持酒精具有治疗糖尿病的作用。
如果实在想喝,建议提前做好准备:测一次血糖,确保在正常范围;安排好下一餐的时间和内容;告知身边人自己有糖尿病,万一出现异常能及时识别;
酒后几小时内也要留意身体信号,必要时再测一次血糖。安全饮酒的前提是充分准备和清醒认知,而不是凭感觉“试试看”。
对很多糖友来说,真正需要戒掉的不是酒,而是“侥幸心理”。总觉得“就这一次”“别人能喝我为什么不能”,却忽略了自身代谢系统的特殊性。
健康管理不是追求绝对自由,而是在了解风险后做出更明智的选择。有时候,一杯无糖苏打水配柠檬片,也能在饭局上显得体面又安心。
夜深人静时,一杯温水或许比一杯烈酒更能带来真正的放松。健康不是束缚,而是让你在未来的日子里,依然能笑着举杯,而不是躺在病床上后悔。

与其赌一次“没事”,不如稳稳守住血糖这条生命线——日子还长,值得用清醒的方式好好过。